
Паллиативная медицина: философия, вопросы и пути решения
Рассказываем о том, что такое паллиативная помощь и как ее оказывают в нашей стране.
О паллиативной помощи и о том, что она есть в нашей стране, слышали уже многие. Но, к сожалению, в реальности мало кто представляет, как она устроена в России. Эта помощь - только для неизлечимо больных людей? Или их родственникам, которые переживают трудные времена, тоже помогут? На эти и другие вопросы мы постараемся ответить в беседе с санврачом, юристом, политиком и просто замечательным человеком Игорем Козловским.
- Как бы Вы сформулировали философию паллиативной помощи?
- Интересный вопрос. По морфологии, происходит от французского «palliatif» или от латинского «pallium» — покрывало, плащ, т.е то что оберегает, согревает, даёт уют. Общеизвестно, что паллиативная медицина (ПМ) занимается тяжелыми недугами и неизлечимыми больными, помогая им жить максимально активно и чувствуя себя, скажем так, удовлетворительно (стабильно). Однако, это процесс «затухания звезды», есть миг который запомнится всем её (его) окружающих. Сопровождение – есть составляющая философии сего действа. Основная задача - защита пациента от боли, физических и психологический страданий, облегчение проявлений болезни для улучшения жизни пациента и его близких, интеграция пациента в социуме, исключение чувства «лишённости» и «ненужности». В онкологии паллиативная помощь имеет несомненно более широкое наполнение, включая весь спектр медицинских мероприятий (услуг), в том числе в виде ухода за больными при неоперабельных новообразованиях.
Думаю, сложно сформулировать философию ПМ, потому что философия – сама вне рамок, это по сути то чего нет, размышления, положенные на умозаключения, метафизика в чистом виде, если угодно. Но, в тоже время, философские подходы, могут определенно объяснить суть обычных вещей, событий, да и самого мироздания, сути жизни.
В данном контексте, мне лично на ум приходят стихи великого арабского поэта древности Омара Хайяма, которые считаю, подходят к определению «паллиативной помощи» с житейской точностью и восточной мудростью: «Дни жизни даже горькие цени, ведь навсегда уходят и они. Будь счастлив в этот миг, этот миг и есть твоя жизнь»…

В современном мире, паллиативная медицина руководствуется принципами общечеловеческой и религиозной морали. Так, всемирная организация здравоохранения (ВОЗ) ещё в 20-м веке закрепила основные принципы паллиативной помощи:
· признание смерти таким же естественным процессом, как и жизнь, что должно нести душевное успокоение смертельно больному;
· не стараться ускорить или отдалить смерть, просто помогать достойно жить;
· сохранение и поддержание активности пациента сколь возможно долго, отдаляя момент физической и психической немощи;
· эффективная помощь невозможна без участия специалистов разных медицинских профилей;
· семья больного нуждается в поддержке и требует психологической подготовки к неизбежной утрате.
Считаю, эти простые, но честные принципы помогают пациентам с тяжелым недугом, доверять врачу, как другу, а врач соответственно, может раскрыться профессионально в оказываемой им паллиативной помощи, не боясь за некую «недосказанность», чувство стеснения и вины, а по сути использовать по прямому предназначению старейший принцип медицинской этики, сформулированный ещё Гиппократом – «Не навреди!»...
- На Ваш взгляд, чем отличается детская паллиативная помощь от взрослой?
- Первые программы паллиативнной помощи для детей были инициированы людьми, пережившими на своем опыте столкновение с угрожающим жизни заболеванием у ребенка. Семьи, потерявшие своих детей, принимали огромное участие в становлении таких служб, создавая благотворительные фонды и группы взаимопомощи. В конце 1970-х годов созданная в США служба ухода на дому за больными раком детьми стала одной их первых моделей, использовавшихся в развитии дальнейших программ педиатрической помощи в хосписах (Edmarc Hospice for Children - хоспис, предлагавший уход на дому для местного населения Вирджинии, впервые стал принимать детей в 1979 г.).
Конечно же, считаю отличия имеются принципиальные, уже потому, что работа и уход осуществляются за неокрепшими как физически, так и морально душами, т.е за детскими. Психика ребенка эмоционально более яркая и открытая. Ребенок по природе своей, изначально имеет смутные представления о боли, страданиях и о самой смерти. В его представлении – он живет вечно, хотя многим людям именно в детстве приходят первые мысли о смерти и бренности бытия. Так же и страхи, неведомые взрослым, в детстве обретают более чёткие очертания, которые могут приводить к печали, некой безысходности, а в крайних случаях к психозам и депрессивным состояниям.
Вспомните хотя бы замечательный советский мультфильм «Малыш и Карлсон», где маленький герой, печалью говорит своей маме: «Мам, слушай-ка... Вот мой братец - то вырастет, ну женится... ну умрёт. А мне что потом, надо будет жениться на его старой жене?»… Он не может принять закономерную модель поведения в социуме, ему это просто не интересно, потому что он «витает» в своей стране детства, он там главный и значимый. Он – ребенок!...
Там, где прогноз ограничен угрожающим жизни заболеванием, большое значение приобретают эмоциональное и духовное состояние всех членов семьи на протяжении этого этапа жизни ребенка. При возникновении серьезной болезни, требующей ежедневного, а иногда и ежечасного ухода за ребенком, важным является поддержка не только физиологическое его состояния, но и стремление поддерживать в нём детскую радость бытия, постараться самому стать на время ребенком, чтобы быть с ним на одной «волне».
Это нужно для того, чтобы ребенка не покидало чувство защищенности и уюта, присущее лишь детским воспоминаниям. В идеале, такой помощник (по уходу) должен стать больному ребенку тем волшебным «Карлсоном», или как он сам говорит, - я мужчина в полном расцвете лет, а по сути такой же ребенок. Это работает. Одинаковые по силе энергетики лечат, однозначно!
- Как Вы думаете, с детьми (взрослыми) можно говорить о смерти?
Считаю, что с детьми говорить нужно обо всем, в том числе и о таком понятии, как смерть. К примеру фразы: - Бабушка, ты же всё равно умрешь, тогда можно я буду носить твои бусы? А, дедушка уже умер, а он ещё родится? — Такие вопросы часто ставят в тупик родителей детей 4–6 лет. Детская непринужденность, часто шокирует взрослых, иногда вызывая смех и удивление. С мыслями о смерти непросто справиться и взрослым людям. А как объяснить все ребенку? И вообще, стоит ли. Интересный вопрос...
Ему это интересно. В прочем, как и всё остальное в его «маленьком-огромном» мире. Ребенок постоянно ищет ответы. Хорошо, что он обращается с вопросом к родителям — значит доверяет. Более того, он реально думает, что вы все на свете знаете! И. эту веру нельзя разрушать, однозначно. Это своего рода мост между «временными пространствами», коими вы по сути являетесь в семье.
У ребенка мысли о смерти могут быть из-за пережитого горя, которое случилось с его близкими (ушли бабушка, дедушка, тетя, кошка и т.д), из-за просмотренного на ночь фильма, сказки, в которой погибает хороший, но главное добрый персонаж. Дети находят в садике мертвых насекомых, играют с ними, спрашивают, почему стрекоза не летает, будет ли ей больно, если бросить её на пол, или оторвать крылышки. Такое тоже есть, к садизму как таковому, это отношения не имеет, это познание жизни через смерть.
Ребенок хочет понять ту грань, возможно тот порок боли, за которым начинается невиданный мир, откуда возвращение невозможно. Любопытство – основная черта ребенка и самая важная, которая угасает в большинстве случаев при взрослении. Жаль…

Почему родители боятся разговоров о смерти? Потому что, говоря житейским языком, эти мысли разбивают в голове планы на будущее. Мир летит и мы – летим вместе с ним, взрослые планируют свою жизнь заранее, строят планы на отпуск, поездку в новые страны, приобретение дорогого (но бесхозного) имущества, хотят от жизни брать только максимум положительных эмоций и, само понятие «смерть», как обрыв нити жизни, конечно же, в их планы не входит по определению. Поэтому, мысли о смерти гонят прочь.
И, потом, они по сути тоже дети, только в большой «оболочке», многие из них видели смерть воочию и воспринимают её не только, как процесс естественной эволюции, но и как противостояние в военных конфликтах, результат криминальных разборок, ассоциируется с насилием в семьях и, связанных с этим убийствами, издевательствами и иными проявлениями зла. Это к сожалению сплошь и рядом. Смерть – это зло, точка!...
Согласно недавней статистике, в Российских семьях совершается около 40% тяжких преступлений. Женщины и дети являются чаще жертвами подобных преступлений. Мужчины значительно реже. Поэтому кто захочет говорить о подобном? Мы идеализируем общество сами, считая что всё плохое, это где-то там в другом мире, поэтому на вопросы, в том числе детей, часто просто замыкаемся в себе и уходим от ответа. Дети, повторяя родителей, делают тоже самое! Яблоня от яблони не далеко падает…
Мамы и папы в большинстве своем, желают дать ребенку самое лучшее: детство без забот, в котором нет страхов, потерь и смерти. Хотят подарить ему волшебный мир, где Дед Мороз, как повелитель вечного счастья, приносит в дом подарки, зубная фея с удовольствием меняет зубы на долгожданную игрушку-трансформер, где плюшевые мишки оживают ночью, а ёжик и любимая кошечка уходят жить на радугу. Или просто уходят без прощания, по-английски, в лес, в космос, в другой дом, к другому ребенку. Для себя они хотят того же самого, поверьте.
Фантазия родителей безгранична, но она не решает главную проблему, прямого общения с теми кто ушел в мир иной. Память о них конечно частично заменяет «виртуальное общение», но оставляет своего рода «рубец» на сердце маленького человека. С точки зрения паллиативной помощи, считаю разговоры об исходе (смерти) с ребенком являются одной из важных составляющих в процессе поддержания его медикаментозного и психологическогого состояния.
Но! Главное в данном случае, подача этой информации. Ещё раз отмечаю, что это дано далеко не каждому, здесь важно сочетание в одном человеке множества, в т.ч врача, друга, ребенка, волшебника, целителя и верующего последователя жизненных ценностей, чего в принципе очень сложно добиться в нашей мирской жизни. Поэтому, конечно же человек, который посвятил свою жизнь паллиативной помощи - по сути святой! Во всяком случае, это моё личное мнение, врача, военного, отца и семьянина, ну и практикующего юриста в принципе.
- Одна из острых проблем паллиативной помощи – обезболивание. Что делается в этом плане в нашей стране и насколько адекватны меры?
- Обезболивание в последние недели и дни жизни имеет некоторые особенности, незнание которых приводит к неоправданным страданиям пациентов, их родственников и персонала. Это опыт, который важно правильно пройти. Однако, алгоритмы такой помощи весьма индивидуальны, вследствие возраста, пола и физических особенностей организма пациентов.
Так, если врачом принято решение отменить опиоидный анальгетик, то это следует делать путем постепенного снижения дозы препарата и не более чем на 50% в течение суток, чтобы избежать «прорыва» болевого синдрома и для профилактики синдрома отмены. Иногда, когда боль не удается купировать всеми имеющимися способами, необходимо решить вопрос возможной медикаментозной седации как дополнительного назначения.
Вне зависимости от используемого препарата (или препаратов) его назначение, в первую очередь, требует определения дозы, обеспечивающей адекватное обезболивание, с последующим продолжением терапии для закрепления эффекта. В западных странах, этот процесс паллиативной помощи с применением наркотических (седативных) веществ, в процессе ведения неизлечимых больных, устоялся на законодательном уровне и поддерживается социумом, более того многочисленными общественными фондами, организациями (Красный крест) и частными лицами. Наши западные коллеги уже давно прикрылись утвержденными «стандартами», а на нас давит до сих пор отечественная «старая» школаю
В тоже время, законодательство многих, в том числе развитых стран, не запрещает применение и употребление наркотиков в обычной жизни, что для нашего человека считается нонсенсом и вызовом системе, вселяя при этом страх наказания по Уголовному Кодексу РФ. В таких странах, как - Северная Корея, Австралия, Аргентина, Бельгия, Канада, Колумбия, Мексика, Нидерланды, Чехия официально разрешены к употреблению психоактивные вещества, в том числе гашиш, героин, галлюциногенные грибы и т.д.
Соответственно, в этих обществах сложилась определенная модель мира будущего, свободного от боли, страданий, забот и любого негатива. Всё просто - если можно употреблять наркотики здоровому человеку, то применять их же в лечении больных, не только благо, но и вполне законно! Согласитесь, что логика вытекает из смысла сказанного.
Однако, в том то и дело, что проблемы паллиативной помощи в мире по сути одинаковые (люди то единый вид), но в нашей стране подход к их решению абсолютно разный и зависит в первую очередь от закона, менталитета населения, религиозных убеждений, морали и принципов, да и просто страха за последствия такого принятия «свободы».
На Петербургском международном экономическом форуме – 2018 (ПМЭФ), как уже сообщала «Медицинская Россия», директор Московского многопрофильного центра паллиативной помощи врач Анна Федермессер (известная больше под именем Нюта), заявила, что проблема обезболивания в России – не в отсутствии денег или препаратов, а в страхе, который есть у медицинского сообщества перед статьей УК 228.2 «Нарушение правил оборота наркотических средств или психотропных веществ» и в стигме, которая есть у пациентского сообщества – люди боятся морфина и зависимости, им никто ничего не объясняет».
Реально по разным источникам в стране в паллиативной помощи нуждаются порядка 1,3 миллиона человек, на уровне Минздрава мы озвучиваем цифру 576 тысяч. И, конечно, с такой цифрой мы быстрее покажем, что паллиативную помощь получают все. Это неверно. Президент ставит задачу увеличить к этому времени продолжительность жизни россиян до 80 лет, а Минздрав, мягко говоря, занижает статданные, чтобы быстрее отчитаться об успешном решении проблемы.
Глава государства сообщил об этом во время своей ежегодной пресс-конференции, назвав «кричащей» проблемой организацию дополнительной помощи людям с тяжёлыми заболеваниями и приобретение для них достаточного количества лекарств. «У нас продолжительность жизни увеличилась значительно, с 65 до почти 73 лет. Люди, страдающие тяжёлыми заболеваниями, слава Богу, из жизни не уходят. Но их количество растёт. А объём денег, который выделяется, недостаточен», – сказал, отвечая на вопросы журналистов, Владимир Путин.
Напомню, ещё в марте 2017 года Ольга Голодец на заседании возглавляемого ею Совета при Правительстве РФ по вопросам попечительства в социальной сфере поручила Минздраву создать до 1 января 2018 года государственный регистр пациентов, нуждающихся в обезболивании. Такая система должна была позволить не только отслеживать состояние больного, но и понимать, где, на каком этапе лечения возникли проблемы при выписке таких препаратов и где такие срывы случаются чаще.
В марте 2019 года вступили в силу изменения в Федеральный закон «Об основах охраны здоровья граждан в РФ» по вопросам оказания паллиативной медицинской помощи». Интересует вопрос, станет ли паллиативная помощь более доступной и более человечной? Ответ зависит от всех нас. На бумаге можно все написать правильно и красиво, но как это будет реализовано, зависит уже не только от депутатов или министров.
Это зависит от врачей, медсестер, благотворительных фондов, журналистов, руководителей департаментов, губернаторов. Однозначно, поправки дают нам большие возможности: на первое место в паллиативной помощи выходит человек и его состояние, а не его диагноз.
- Как считаете, паллиативному человеку действительно дома лучше, чем в стационаре?
- Вопрос, как всегда имеет две стороны медали. Сразу хочется сказать, что конечно же дома, но не всегда это так и, связано в большей степенью с профессиональной деятельностью тех, кто оказывает эту самую паллиативную помощь.
Согласно изменениям в законодательстве, паллиативная помощь будет оказываться медицинскими работниками, прошедшими соответствующее обучение, причём не только в стационарных и амбулаторных условиях (как в настоящее время), но и в условиях дневного стационара, а также на дому. При этом пациентам будут предоставляться необходимые лекарственные препараты (в том числе наркотические и психотропные) и медицинские изделия, предназначенные для поддержания функций организма человека…
Таким образом, определяется, что на первое место выходит не вопрос территориального «обслуживания», а профессионализм персонала, осуществляющего лечение и уход за тяжелыми больными. Я считаю, что однозначно, такой квалифицированный уход можно получить только в специализированном медицинском учреждении.
Более того, постоянное нахождение больного в домашних условиях не может не сказаться на внутренних устоях иных родственников и близких, состояние, которое нарушает обычный режим их (другой) жизни, накладывает определенные обязательства и решения. Родителям – на работу, детям в школу и институт, вечером – друзья и посиделки, и т.д…
Порой это становится обузой и выходом из «зоны комфорта». Это своего рода «Пост № 1» у кровати больного. Я указывал уже выше, что семьи все разные и не всегда в них царит любовь и понимание. Часто, наличие такого больного ведет к разладам и взаимным претензиям по существу.
Наличие такого больного дома, также не редко вызывает сомнение в правильности лечения и продолжении самой жизни члена семьи. Актуально, если этот родственник имеет в распоряжении имущество или нематериальные активы. Вот тут и разгораются страсти за «завещание». Поэтому, как врач придерживаюсь позиции, что этим должны заниматься профессионалы. В принципе, об этом говорит и закон!

Но, в процессе возникает другой вопрос, чисто житейский и финансовый. Чтобы такого больного содержать в стационаре, частной клинике, амбулатории, дотаций от государства явно не будет хватать на тот необходимый объем мероприятий по уходу. Нужны значительные финансовые средства на поддержание жизни. Они нужны и здоровому человеку, а уж тяжело больному тем более. Как пел в своей знаменитой песне В.Токарев «Так лучше быть здоровым и богатым». Зачастую ситуация складывается абсолютно противоположным образом.
Поэтому, есть вынужденная мера, когда такого больного определяют по месту жительства на домашний уход, в связи с сокращением трат на содержание (питание) в специализированной клинике. Экономия во всем становится основным посылом для людей, которые остаются рядом с паллиативным больным.
Это вопрос любой медицины, однако практический плюс «богатой» медицины, в том, что возможно она и не даёт 100% эффект излечения, но по факту даёт уверенность в том, что человек в этот момент был просто «нужен», и для больного, который идёт безвозвратно к финишу, абсолютно не важно было ли это искренне или за деньги, он эту «услугу» получил и оценил.
В большинстве случаев, российская паллиативная медицина до такого статуса не дотягивает, в силу реалий в экономике и обществе, которые являются общеизвестными. К сожалению, в России нет также и культуры качественной паллиативной или хосписной помощи умирающему.
И, потом, я указывал выше, что принцип «не навреди» - есть основа как физического так и духовного состояния и, в первую очередь людей, осуществляющих помощь в рамках паллиативной медицины. Это своего рода ангелы на земле и задача такой помощи, что бы в этой сфере не было падших. Вот вам и опять погружение в философию бытия, медицина должна быть призванием!..
- Какова потребность в хосписной помощи в нашей стране и насколько она удовлетворяется?
Потребность в хосписах колоссальная. Интересный и неутешительный факт, мир в процессе эволюции и технологической революции, погружается в более изощренные болезни. Так, с развитием «информационного общества» и технологий, всеобщего (необоснованного) зомбирования и страха перед грядущими эпидемиями, катастрофами, которые распространяются через интернет-ресурсы и СМИ, на «сцену выходят» заболевания психо-соматического генеза, которые при длительном прогрессе, переходят в хронические тяжелые заболевания и состояния ЦНС человека.
В конечном итоге, организм не справляется и сам ставит себя «на счетчик», берет обратный отсчет, в результате разрыва такой защитной энергетической «ауры», образуются опухоли, рак, неизлечимые поражения вегетативной и нервной систем, болезни внутренних органов и т.п. Механизм (организм) даёт сбой и переходит в режим самоуничтожения. Как говорят, все болезни – от нервов, эта фраза обывателя имеет под собой реальную медицинскую основу. В результате из пышущего жизнью, человек превращается в овощ...
На данный момент у нас порядка ста хосписов. Потребность рассчитывается Всемирной Организацией Здравоохранения (ВОЗ) и составляет один хоспис на 400 тыс. человек населения. Получается, что у нас недостача с потребностью более 250 хосписов. Более того, большинство из тех, что имеются, не соответствуют принятым мировым стандартам.
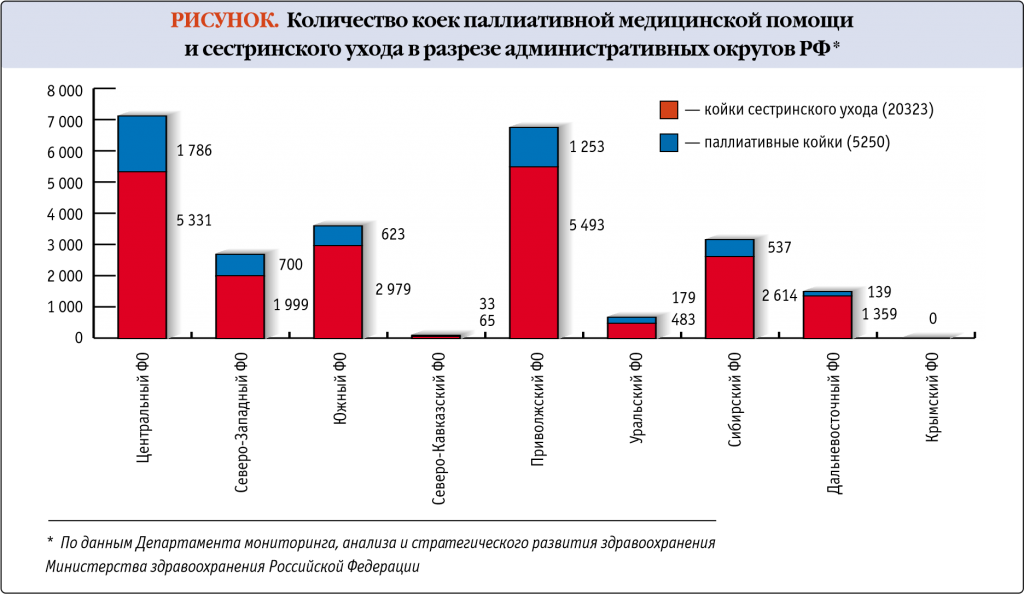
Так, хосписов с круглосуточным посещением в нашей стране единицы. А это очень большая проблема, поскольку люди в основном умирают в ранние утренние часы или ночью – так устроена природа. Но, нельзя открыть двери для родственников – это вообще самое бесчеловечное, что может быть. У боли несколько компонентов, и один из них – психологический. Поэтому тяжелобольной человек в последние минуты жизни хочет видеть рядом с собой родных и близких, а не уходить в одиночестве или в компании медсестры, которая в этот момент курит в форточку.
Отсюда возникает замкнутый круг. К примеру, пациента положили в стационар, сделали обезболивание, дали его семье немножечко отдохнуть. Логично было бы выписать его обратно, но этого не происходит, потому что дома за ним некому наблюдать (указывал выше). Семья не справляется, обычная больница его уже не берет, местная недоукомплектованная поликлиника, захлебывающаяся в «постоянных» больных, от него отказывается. Таким образом, хоспис обречен держать больного, пока он не умрёт. Это ведёт к нерентабельности медучреждения: обслуживают малое количество пациентов большим количеством персонала. Все это только усугубляет ситуацию с непониманием предназначения хосписов, отношение к которым в России и так, мягко скажем, неоднозначное.
По словам Анна Федермессер, все хосписы в России – это государственные учреждения с государственным финансированием. В законе «Об охране здоровья граждан» впервые прописано понятие паллиативной медицины, которая должна оказываться бесплатно. Однако хосписы, несмотря на свою более чем 20-летнюю историю, до сих пор существуют на грани закона и финансируются, мягко говоря, по остаточному принципу.
Если это не самостоятельное учреждение, а подразделение больницы, тогда вообще нереально отследить, сколько денег перечислено конкретно на его нужды. При этом когда хоспис функционирует так, как он задуман, государству он очень выгоден. Это – дешевая койка, на которой лежит бесперспективный пациент. Он не встанет на ноги, не выйдет на работу, государству не нужно будет платить ему зарплату.
В хосписе нет лаборатории, операционных, дорогого медицинского оборудования, здесь не проводится лечение заболеваний. Кроме того, тяжелые больные требуют круглосуточного ухода, поэтому нередко родственники должны бросать работу. Правильно работающий хоспис возвращает в строй целое семейство, а это не только рабочая сила, но и налоги.
Также решается очень серьезная профилактическая задача. Люди, окружающие пациента, уже не так боятся заболеть, а главное – не побоятся вовремя обратиться за медпомощью. У нас ведь поздняя диагностика той же онкологии во многом потому, что люди просто до последнего надеются, что рассосется, и откладывают визит к врачу. Люди должны знать, что есть профессиональные учреждения, которые даже смерть от рака делают достойной, а не такой ужасной, как мы привыкли о ней думать. Только в этом случае отношение к хосписам в России может измениться.
- Как на ваш взгляд волонтеры и благотворители могут помогать развитию паллиативной помощи?
- Волонтерское движение – форма вовлечения подростков и молодежи в социальную активность. Волонтеры (от англ.Volunteer - доброволец) – это люди, делающие что-либо по своей воле, по согласию, а не по принуждению.
На мой взгляд, участие в волонтерском движении - это действенное и эффективное вложение, как в медицину, так и в будущее страны, в основы патриотизма и идеологию общества. Главное в этом то, что человек, который помогает другому, в том числе неизлечимому, свободен от любых предрассудков, денежного интереса, он живет сам, радуется и относится уважительно к себе и несёт в мир саму идею жизни, так сказать луч света для других, чей срок недолог.
Это и есть идеология общности, силы и единства рода человеческого, это выше денег и это то, что дает повод гордиться собой, своим делом и видеть результат – максимальное продление качества жизни паллиативных больных. Просто здорово. В тоже время, такие волонтеры, на ниве благих дел, могут найти по итогу свою будущую профессию. Кто-то обретет свою любовь и свою половинку, помогая другим. Иные, пойдут дальше и будут отстаивать принципы паллиативной медицины на высоких трибунах власти.
Сие есть лотерея под названием жизнь, но в финале – признание, уважение за сострадание и милосердие, гордость за свою работу. А, не это ли есть главное в жизни любого человека? Во всяком случае, так должно быть. Люди – часть природы и часть самой жизни. Самое интересное, что с этой темой, можно связать буквально все сферы, потому что, как сказал в одном советском фильме Олег Борисов: - «Потому что, это же – человек!». Поэтому, однозначно для меня волонтер – это ведущая сила и защитник основ паллиативной помощи. Её так сказать солдат и хранитель.

Так есть замечательные примеры волонтерской помощи, к примеру в Тихвинском медицинском колледже, где такая работа имеет свою историю. С 2009 года в колледже разработаны и успешно реализованы волонтерские проекты - «Путь к сердцу», цель проекта – формирование значимых нравственных качеств, общих и профессиональных компетенций будущих медицинских работников через общение с детьми с ограниченными возможностями.
Акции «Маленькие ручки», «Милосердие» через общение с маленькими детьми «Дома малютки». Проект «Сильное плечо», оказание помощи людям пожилого возраста, «МиГ (Милосердие и гуманность)» – организация и проведение акций «Победный привал», «Сирень Победы» и праздников для ветеранов, оказание посильной помощи ветеранам. Социально – просветительский проект «Дом радости» - сохранение здоровья в старости для насыщенной и достойной жизни пожилых людей, изменение негативного отношения общества к старости, содействие взаимодействию и взаимопомощи людей разных поколений.
Работа над проектами помогает студентам научиться работать в команде. У них вырабатывается свой собственный взгляд на информацию. Они свободны в выборе способов достижения поставленной социально-значимой цели. Участники проектов приносят помощь конкретным людям, а значит и обществу в целом.
Волонтерское движение развивается довольно активно. И одна из основных причин этого – добровольность и свобода выбора. В процессе деятельности волонтеры взаимодействуют с внешним миром, получают воздействие извне, получают информацию, знания, обучаясь и развивая личностные качества. Взаимодействуя между собой в процессе деятельности, приобретают умения разрешать конфликты.
Таким образом, указанное способствует расширению информационного поля для молодёжи и форм работы волонтерской деятельности, формирует социально-активную личность, способствует совершенствованию коммуникативных способностей. А, равно происходит пересмотр своего отношения к здоровью, к жизни и к другим ценностным ориентирам, духовно-нравственным основам жизни.
- Госдума приняла закон о паллиативной помощи пару лет назад. Насколько в этом плане изменилась ситуация в нашей стране?
- В Послании Федеральному Собранию Президент Владимир Путин сказал: «Важнейший вопрос, который имеет не только медицинское, но и социальное, общественное, нравственное измерение, – это организация паллиативной помощи». В Государственной Думе РФ был принят Федеральный закон от 06.03.2019 № 18-ФЗ «О внесении изменений в Федеральный закон «Об основах охраны здоровья граждан в Российской Федерации» по вопросам оказания паллиативной медицинской помощи».
Это важный документ и нормативно-правовой акт, который отмечен был Главой государства. В то же время, в Послании 2021 года, Президент особо отметил: «Мы одна страна. Все уровни власти, бизнес должны работать в единой логике». То есть, мы должны все вместе работать в команде, уважать друг друга, убирать из оборота предрассудки и страха, все наши профессиональные действия, должны быть открытыми и логичными, вызывать уважения у себя самих и у граждан нашей страны. Собственно, об этом говорят абсолютно все законы, в том числе основной закон – Конституция РФ.

Поэтому, вопрос об изменении ситуации и о каких-то молниеносных подвигах в этом деле не ставится. Нет, здесь ситуация видится шире и, законом к сожалению она не регулируется по определению. Вы наверное заметили, что я постоянно цитирую классиков, но лишь потому, что уже всё давно умное сказано и, нужно это применять в жизнь. Касательно продвижения в общество канонов (относительно новой) паллиативной помощи, приведу гениальную речь профессора Преображенского из «Собачьего сердца» о разрухе, где он утверждает:
«Что такое эта ваша разруха? Старуха с клюкой? Ведьма, которая выбила все стёкла, потушила все лампы? Да её вовсе и не существует. Что вы подразумеваете под этим словом? Это вот что: если я, вместо того, чтобы оперировать каждый вечер, начну у себя в квартире петь хором, у меня настанет разруха. Следовательно, разруха не в клозетах, а в головах. Значит, когда эти баритоны кричат «бей разруху!» — я смеюсь. Клянусь вам, мне смешно! Это означает, что каждый из них должен лупить себя по затылку! И вот, когда он вылупит из себя всякие галлюцинации и займётся чисткой сараев — прямым своим делом, — разруха исчезнет сама собой.».
То есть, еще раз подходим к тому, что каждым делом, а таким как паллиативная помощь населению в частности, должны заниматься люди заинтересованные, грамотные и профессиональные. Иначе, все законы так и останутся идеальными, но только на бумаги и в памяти тех людей, родственникам и близким которых, они не помогли. Се ля ви…
- На каком уровне развития паллиативной помощи находится Россия, по сравнению с другими странами? Хочется узнать именно Ваше мнение по этому вопросу.
- В данном вопросе, я конечно же не являюсь абсолютным экспертом, но привожу данные с открытых источников. Россия – на 37-м месте по уровню паллиативной помощи в Европе. Так, потребление анальгетиков неинвазивных форм и уровень обезболивания при оказании паллиативной помощи в России за четыре года выросли в несколько раз, но все еще сильно отстают от уровня европейских стран. Об этом заявили участники состоявшейся в Санкт-Петербурге XXIII научной сессии Института фармакологии им. А.В. Вальдмана.
Советник генерального директора Московского эндокринного завода Людмила Шершакова, указывает, что заявленная потребность регионов в наркотических анальгетиках неинвазивных форм выросла более чем в четыре раза в сравнении с показателем 2014 года, расчетный уровень обезболивания – в шесть раз. Дополнительное финансирование составило достигло 5 млрд. Деньги в регионы на эти цели поступили.
Однако в ряде регионов анальгетиками обеспечивается всего 30–50% нуждающихся пациентов (в том числе в Костромской, Новгородской, Нижегородской, Рязанской и др. областях), а в 18 субъектах РФ нет отделений оказания паллиативной помощи взрослым в амбулаторных условиях. Расчетный уровень обезболивания в целом по России составил 70%. Паллиативная помощь остается недоступной большинству онкобольных в профильных диспансерах.
Россия поднялась в европейском рейтинге оказания паллиативной помощи, обогнав Украину и Молдавию, но по-прежнему отстает от Болгарии, Румынии и стран Балтии. Уровень потребления анальгетиков в России во много раз отстает от развитых стран. Почти четверть регионов не справилась с заданиями по повышению доступа пациентов, получающих паллиативную помощь, к неинвазивным наркотическим анальгетикам.
Среди причин этой ситуации - отставание региональных норм от федеральных, противоречия между приказами Минздрава и иными правовыми нормами, в том числе утвержденными правительством, а также предвзятость надзорных органов. В этих обстоятельствах, по словам эксперта, врачи и руководители учреждений боятся принимать решения о выдаче наркосодержащих препаратов.
Из учреждений паллиативной помощи с рецептами на слабые опиоиды выписывается 0,5% пациентов, с выданными препаратами этой группы – 0,6%. При этом с «сильными» анальгетиками ситуация в стране в последние годы стала намного лучше, структура их потребления меняется, так как в учреждениях есть достаточный выбор препаратов». Вопрос воли и профессионализма, нового ничего не изобретено!
- На Ваш взгляд, что мешает развитию хосписов?
- Хотелось бы поделиться некоторыми наблюдениями, перспективами и проблемами. Во-первых, Особенностью российских хосписов является то, что две трети больных умирают в стационаре. Это «некачественная цифра», поскольку свидетельствует о низком социальном уровне населения. Наличие убогих бытовых условий, трудности во взаимоотношениях с родными вынуждают больных искать именно здесь, в хосписе, свое последнее прибежище. Хоспис же, на самом деле, не являются домом смерти, как принято у нас думать, он - для качественной жизни до конца.
Во-вторых, нехватка лекарств заставляет «лечить собой», что предполагает удвоенный уход за пациентами, включающий огромную личностную самоотдачу. Врачи и медсестры знают, что это означает и сколько сил на это тратится.
В-третьих, проблема связана с персоналом. Трудность работы в хосписе обусловлена целым комплексом «вредностей». Более 60% наших больных имеют психические нарушения либо в момент смерти (интоксикация, агония, расстроенное сознание), либо в предагональном периоде (интоксикация, метастазы в головной мозг). Мы постоянно имеем около 30% неврологических, обездвиженных больных, нуждающихся в специфическом уходе. Есть и так называемые «грязные больные»: с выводами кишки наружу, недержанием мочи, распадом опухоли, со рвотами и т. д. Наконец, сам процесс смерти и участие в нем с целью облегчения страдания (например, держание больного за руку даже при нарушенном сознании) и т. д. и т. д.
Все эти трудности никак не сопоставимы с зарплатой, тем более не соизмеримы с той, какую имеют работающие здесь. Но эксплуатация энтузиазма не может быть вечной. Текучесть кадров в хосписе едва возмещается наличием стабильного контингента людей верующих. Практически нищенствуя, они, работающие «по сердцу», в основном и держат на себе всю деятельность хосписа.
В-четвертых, крайне малое количество добровольцев в хосписе контрастирует с западными показателями, где на 20 больных приходится около 100—150 волонтеров.
В-пятых, оставляет желать лучшего и сама система организации хосписов. В ней царит полный произвол. У нас, в России, стало возможным наживаться на смерти. Стали появляться отделения, называющие себя «хосписами», но никак не отвечающие ни духу, ни организационной структуре, ни методикам, по каким работают все хосписы мира. Стала возможной дискредитация хосписного движения, как милосердного шага общества навстречу умирающему больному. Поэтому мы ратуем за то, чтобы было организовано методическое обучение персонала новых хосписов; чтобы наименование «хоспис» присваивалось лишь тем учреждениям, которые соответствуют мировому образцу ведения больных и помощи им; а также необходимы доступность и бесплатность хосписной службы.
Однако в процессе обсуждения вопросов развития в России хосписной службы группой коллег было высказано следующее соображение: вместо хосписов (поскольку выйдет дешевле) предлагалось создание кабинетов противоболевой терапии. Итак, кабинеты противоболевой терапии. Они направлены на купирование физических болей, и, в основном, там используются «блокады», то есть «острые» методы обезболивания. Но, это есть лишь косметический, а не капитальный ремонт основ паллиативной медицины. Работы здесь еще не початый край!
Беседовал Павел Мерлис
Фото из личного архива И. Козловского и открытых интернет-источников
Добавить комментарий
Матвея Милютина.







Если у вас их еще нет, зарегистрируйтесь.